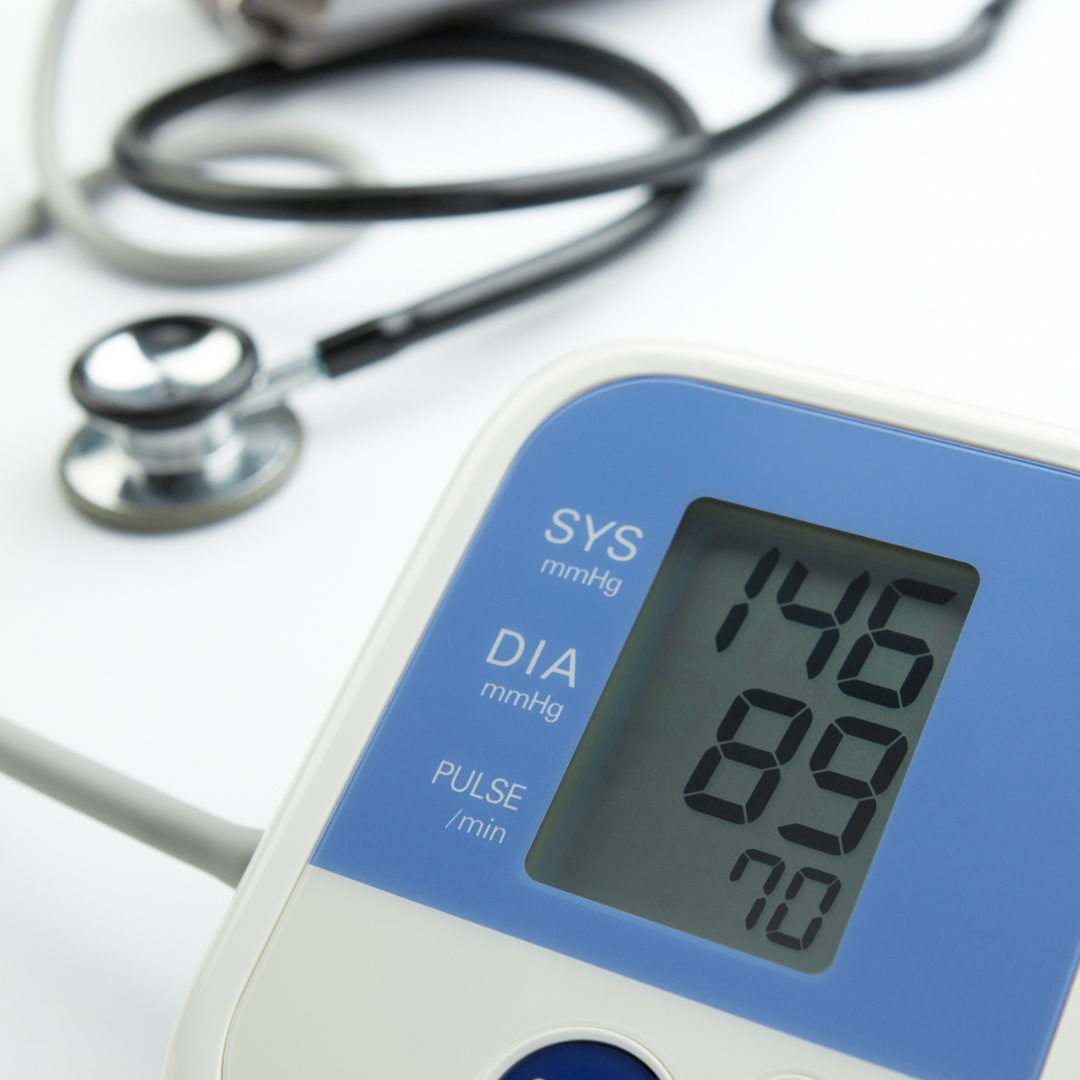
Tekanan darah tinggi atau hipertensi sering dikaitkan dengan pola makan, stres, atau gaya hidup kurang sehat. Namun ternyata, kondisi hormon dalam tubuh juga dapat memengaruhi tekanan darah seseorang.
Pada beberapa kasus, ketidakseimbangan hormon bahkan bisa menjadi salah satu penyebab hipertensi yang sering tidak disadari.
Bagaimana Hormon Bisa Memengaruhi Tekanan Darah?
Hormon membantu mengatur berbagai fungsi tubuh, termasuk:
- Detak jantung
- Keseimbangan cairan
- Penyempitan dan pelebaran pembuluh darah
- Kadar garam dalam tubuh
Jika produksi hormon terganggu, tekanan darah dapat ikut berubah dan memicu hipertensi.
Gangguan Hormon yang Bisa Berkaitan dengan Hipertensi
- Gangguan Kelenjar Adrenal
Kelenjar adrenal menghasilkan hormon yang membantu mengatur tekanan darah. Jika terjadi gangguan, produksi hormon bisa berlebihan dan menyebabkan tekanan darah meningkat.
Beberapa kondisi yang dapat memicu hipertensi antara lain:
- Sindrom Cushing
- Sindrom Conn
- Pheochromocytoma
- Gangguan Hormon Tiroid
Kelenjar tiroid berperan dalam mengatur metabolisme tubuh. Gangguan hormon tiroid, terutama hipertiroidisme, dapat meningkatkan denyut jantung dan tekanan darah.
- Perubahan Hormon pada Wanita
Perubahan hormon estrogen dan progesteron juga dapat memengaruhi tekanan darah, misalnya saat:
- Menopause
- Perimenopause
- Penggunaan pil KB hormonal
Penurunan hormon estrogen pada masa menopause diketahui dapat meningkatkan risiko hipertensi.
Tanda yang Perlu Diwaspadai
Hipertensi akibat gangguan hormon sering kali tidak memiliki gejala khusus. Namun, beberapa keluhan yang bisa muncul antara lain:
- Sakit kepala
- Jantung berdebar
- Mudah lelah
- Berat badan berubah drastis
- Gangguan tidur
- Keringat berlebihan
Karena hipertensi sering tidak menimbulkan gejala, kondisi ini juga dikenal sebagai silent killer.
Siapa yang Lebih Berisiko?
Risiko hipertensi dapat meningkat pada orang dengan:
- Riwayat keluarga hipertensi
- Obesitas
- Diabetes
- Gangguan hormon
- Penyakit ginjal
- Kebiasaan merokok
- Pola hidup kurang sehat
Pentingnya Pemeriksaan Dini
Jika tekanan darah sering tinggi atau sulit terkontrol, pemeriksaan lebih lanjut mungkin diperlukan untuk mengetahui apakah ada gangguan hormon yang mendasarinya.
Penanganan hipertensi tidak hanya berfokus pada menurunkan tekanan darah, tetapi juga mengatasi penyebab utamanya agar kondisi lebih terkontrol.
Jaga Tekanan Darah Tetap Stabil
Selain rutin memeriksa tekanan darah, beberapa langkah yang dapat dilakukan antara lain:
- Mengurangi konsumsi garam
- Rutin berolahraga
- Menjaga berat badan ideal
- Mengelola stres
- Tidur cukup
- Tidak merokok
Menjaga keseimbangan hormon dan menerapkan pola hidup sehat dapat membantu menjaga tekanan darah tetap stabil dan mengurangi risiko komplikasi di kemudian hari.
Jika Anda membutuhkan bantuan seputar program hamil, mengatasi infertilitas, dan program bayi tabung, Anda bisa kunjungi Signum Fertility Clinic untuk mendapatkan pelayanan yang Anda butuhkan.
Untuk informasi lebih lanjut bisa hubungi kami di:
081336865595
Atau kunjungi langsung Signum Fertility Clinic di Jl. Mayjen Prof. Dr. Moestopo No.31-35, Pacar Keling, Kec. Tambaksari, Surabaya